Кашель у детей нередко вызывают различные инфекционные заболевания дыхательных путей, вызванные болезнетворными бактериями и вирусами. Однако одной из причин его появления у ребенка может быть и аллергический кашель.
Его симптомы могут сочетаться с першением в горле, насморком, зудом в носу, слезотечением и резью в глазах.
На то, что этиология кашля вызвана аллергенами, указывают следующие симптомы:
- кашель появляется внезапно, в виде приступов,
- зачастую кашель появляется ночью,
- кашель сухой и лающий,
- чаще всего при таком кашле температура отсутствует,
- нередко кашель затяжной и длится около 2-3 недель,
- на осмотре у специалиста ребенок кашляет.
Для постановки диагноза необходимо проконсультироваться с педиатром и пройти диагностическое обследование.
Симптомом аллергической реакции не всегда бывает только приступообразный кашель, также наблюдаются:
- першение и зуд в носоглотке и горле,
- насморк,
- чихание,
- слезоточивость,
- боли при вдохе,
- дискомфорт после откашливания.
Причина аллергического кашля – основные аллергены

Причин аллергического кашля может быть множество:
- Аэроаллергены – это воздушные аллергены, находящиеся в воздухе, к ним относятся:
- Эпидермальные аллергены – шерсть, перья птиц, пух животных, перхоть.
- Пыльцевые аллергены – пыльца деревьев, лекарственных и сорных трав, цветков овощей, фруктовых деревьев и декоративных цветов.
- Бытовые аллергены – домашняя пыль (с обилием домашних клещей), книжная пыль, все виды бытовой химии.
- Пищевые аллергены – это продукты, но нередко аллергическую реакцию вызывает не сам фрукт или овощ, а его обработка различными химикатами.
- Аллергены грибов – находящиеся дома и внедомашние.
- Лекарственные препараты – аллергеном, вызывающим кашель у ребенка, может быть любое лекарство или БАД.
- Биологические и химические вещества – выбросы в атмосферу от промышленных предприятий.
- Аллергены яда насекомых – комаров, пчел, мошки, ос, шмелей и др.
О предрасположенности ребенка к аллергии можно говорить утвердительно лишь в том случае, если у него в раннем детском возрасте появлялись покраснения на щеках, которые педиатры называют атопическим дерматитом.
Угадать, на какое вещество у малыша может возникнуть аллергия, невозможно – это индивидуальная особенность каждого организма. Однако риск возникновения любых проявлений аллергии у ребенка существенно повышается, если его близкие родственники страдают бронхиальной астмой либо иными аллергическими заболеваниями.
Симптомы
Кашлем сопровождаются многие опасные острые заболевания, к примеру бронхит и пневмония, поэтому важно знать симптомы, которые указывают на наличие именно аллергической реакции.
 Симптомы, указывающие на аллергический кашель:
Симптомы, указывающие на аллергический кашель:
- Кашель – сухой, продолжительный. В случае если он сопровождается выделением скудного количества прозрачной мокроты, он может быть симптомом астмы или аллергического бронхита.
- Приступ кашля возникает внезапно, нередко после того, как у ребенка был контакт с аллергеном (к примеру, сорвал цветок, играл с кошкой).
- Приступы повторяются на протяжении продолжительного периода.
- Чаще всего кашель появляется у ребенка в ночное время.
- При аллергическом кашле не повышается температура тела.
- Нередко у детей такой кашель сопровождается ринитом.
- Если дать ребенку антигистаминный препарат (Фенистил или Эриус), симптомы кашля сразу исчезают.
Отличие аллергии от коклюша
 Сухой кашель, нередко приступообразный, возникает и при воспалительном заболевании – коклюше. Он может развиваться у деток в любом возрасте, но опаснее всего это заболевание для малышей до 3 лет, поскольку именно в таком возрасте оно может вызывать остановку дыхания.
Сухой кашель, нередко приступообразный, возникает и при воспалительном заболевании – коклюше. Он может развиваться у деток в любом возрасте, но опаснее всего это заболевание для малышей до 3 лет, поскольку именно в таком возрасте оно может вызывать остановку дыхания.
Чем различаются аллергический кашель и коклюш?
- Приступ кашля возникает в результате контакта с аллергеном – общения с животными, сна на пуховой подушке, прогулки по саду и т. д.
- При аллергическом кашле температура тела нормальная, а при коклюше – повышенная.
- Коклюш не реагирует на применение антигистаминных препаратов.
- При аллергии нет свистящего шумного вдоха, который сопровождает приступы кашля при коклюше.
- Мокрота при коклюше чаще всего скудная, прозрачная и вязкая.
Зачастую даже педиатр не может по характеру кашля отличить коклюш от аллергии. Если речь идет о малыше до 3 лет, стоит пройти диагностическое обследование, которое точно поможет установить этиологию кашля.
Тип кашля
Сухой. Чаще всего дети страдают от сухого кашля. Он изнурительный, сильно изматывает, может длиться в виде приступов продолжительное время и, как правило, проявляется ночью. В большинстве случаев появление такого кашля систематично, он возникает весной или зимой.
Влажный. Такой тип кашля аллергической природы встречается нечасто. Если в кашле, вызванном аллергией, выделяется мокрота – она прозрачная и без примеси гноя. Из-за ее прозрачности в медицине она носит называние стекловидная.
Сухой кашель у ребенка – предвестник бронхиальной астмы
Чаще всего у детей при аллергии кашель сухой, перед его появлением ребенок может жаловаться на нехватку воздуха. Подобное состояние является симптомом того, что у ребенка развивается легкая степень удушья, обструкция трахеи и бронхов, что в дальнейшем способствует развитию бронхиальной астмы.
Если у ребенка приступы аллергического кашля не прекращаются, это может указывать на симптомы обструктивного бронхита. Родителям стоит серьезно относиться ко всем аллергическим реакциям ребенка, начиная с диатеза, поскольку это сигнал, указывающий на склонности организма к аллергии в целом. Нередко это становится причиной таких заболеваний, как атопический дерматит, бронхиальная астма, псориаз.
Диагностика
При сухом кашле рекомендуется своевременно обратиться к педиатру. Специалист подтвердит отсутствие инфекционно-бактериальной этиологии кашля и назначит обследования, с помощью которых можно установить аллергены.
 Диагностика включает в себя следующее:
Диагностика включает в себя следующее:
- общий анализ крови (следует знать число эозинофилов),
- определение уровня IgE в крови пациента,
- биохимический анализ крови,
- специальные пробы, определяющие функцию дыхания,
- при влажном кашле назначают анализ мокроты,
- иммуноферментный анализ на аллергены,
- кожные пробы на аллергены (детям старше 3 лет),
- рентген грудной клетки.
Лечение
Лечение недуга разделяется на два этапа – терапию, купирующую острое состояние, и лечение кашля в межприступный период.
 Детям при аллергии назначают группу антигистаминных препаратов. К ним относят:
Детям при аллергии назначают группу антигистаминных препаратов. К ним относят:
- Супрастин – назначают с 1 месяца,
- Фенистил – капли, принимают малыши старше 1 месяца,
- Кетотифен – сироп назначают с 6-месячного возраста, а таблетки – с 3 лет,
- Цетрин – сироп принимают с 2 лет, а таблетки – назначают детям старше 6 лет,
- Зодак – капли, допускается принимать детям с года, а таблетки – начиная с 6 лет,
- Зиртек – капли, назначают с 6 месяцев, таблетки – с 6-летнего возраста,
- Эриус – сироп, принимают с года и старше, таблетки – начиная с 12 лет.
Терапия в межприступный период предполагает прием следующих средств:
- Аантигистаминных препаратов длительного действия: Задитен, Кетотифен.
- Препаратов-антагонистов лейкотриеновых рецепторов: Аколат, Сингуляр.
- Помимо антигистаминных препаратов ребенку могут назначаться сорбенты: Энтеросгель, Полисорб, активированный уголь, а также средства, расслабляющие бронхи.
- Специфическая иммунотерапия – это введение под кожу аллергена, который вызвал кашель, при этом его доза постепенно увеличивается. Проводится исключительно под контролем врача-аллерголога детям старше 3 лет.
Как снять приступ кашля?
Чтобы быстро устранить приступ аллергического кашля, применяют антигистаминные препараты. При этом подбирать средство, которое сможет быстро помочь ребенку, должен только специалист. В большинстве случаев применяют Супрастин, поскольку инъекция этого препарата помогает убрать кашель за 10 минут (таблетки – около 20 минут).
В случае если симптомы вызваны воздействием пыли или пыльцы, состояние малыша улучшают спреи, который вводят в нос. Это препараты Кромогексал, Аллергодил, Левокабастин.
Как делать ингаляции?
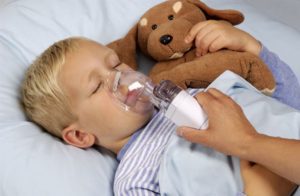
Быстро облегчить приступы аллергического кашля способны ингаляции. Для их проведения используют специальный прибор – небулайзер. Эта процедура увлажняет оболочку дыхательных путей и облегчает кашель.
В зависимости от вида кашля в аппарат наливают физиологический раствор, минеральную воду. Также существуют специальные ингаляционные формы лекарств, эффективно воздействующие на бронхи.
С пульмикортом
Данный препарат довольно сильный, он относится к гормональным средствам. Чаще всего его используют при бронхиальной астме и иных недугах дыхательной системы, при которых сильно затруднено дыхание. Пульмикорт имеет способность уменьшать воспаление, снимать отек бронхов, предотвращать спазм мышц бронхиального дерева.
Прежде чем приступать к ингаляции с Пульмикортом, рекомендуется проконсультироваться со специалистом, поскольку доза подбирается индивидуально, она зависит от степени кашля и возраста ребенка.
Препарат применяют с 6-месячного возраста. Необходимое количество средства разводят и заливают в небулайзер. Процедуру проводят согласно инструкции, эффект от нее проявляется достаточно быстро и заметен уже через десять минут.
С беродуалом
Средство применяют при сухом аллергическом кашле, если наблюдается очень вязкая мокрота. Его основное действие заключается в расширении бронхов. Для того чтобы определить правильную дозировку, перед его применением необходима консультация с педиатром.
Лекарство разводят физраствором таким образом, чтобы получить 4 мл лечебного раствора. Заливают в небулайзер, и ребенок вдыхает целебный состав. Данную процедуру рекомендуется проводить 4 раза в день.
Народные средства

Существует немало проверенных рецептов, которые способствуют уменьшению аллергического кашля у детей.
Это целебные составы:
- Отвар: 2-3 лавровых листа залить 200 мл воды и кипятить 5 мин., остудить и добавить 1 ч. ложку меда и 1/4 ч. ложки соды. Пить во время приступов по 50 мл – кашель отступит.
- Сладкая кашица: одну луковицу среднего размера измельчить, перемешать с 1 ч. л. сахара и оставить на ночь. Смесь давать ребенку понемногу несколько раз в день, начиная с утра.
- Настой: 1 ч. л. сосновых побегов залить 200 мл кипятка, настоять, охладить и пить 3 раза в день по 50 мл.
Профилактика аллергического кашля

Основные действия, направленные на выздоравливание пациента, страдающего аллергией, – уменьшить контакт с возбудителем, а также:
- Бытовые условия. Создайте для аллергика оптимальные бытовые условия. Зимой ребенок проводит в помещении достаточно много времени, при этом воздух при включенном отоплении сухой – это значительно усиливает кашель у больного.
- Определить аллерген. Прежде всего следует установить аллерген, вызывающий у ребенка кашель. Минимизировать влияние возбудителя кашля можно, только пройдя полную диагностику у врача-аллерголога.
- Ежедневная уборка комнаты и применение очистителей и увлажнителей воздуха улучшают условия проживания, соответственно, облегчают симптомы аллергического кашля и ринита.
- Рекомендуется избавиться от всех видов ковровых покрытий. Книги нужно хранить в закрытых шкафах, в случае если они находятся в открытых шкафах, рекомендуется их пылесосить.
- Обои для комнаты аллергика стоит выбирать гладкими, поскольку пыль способна накапливаться в выступах и складках.
- Также источником аллергического кашля у детей могут быть комнатные растения.
- Предметы гигиены и косметика для ребенка, склонного к различным аллергическим реакциям, должны быть гипоаллергенными.
- Аллергеном может выступать пуховое и шерстяное одеяло или подушка – их стоит заменить на изделия с искусственным наполнителем.
- Для детей рекомендуется минимизировать наличие мягких игрушек и покупать пластиковые или резиновые, не источающие химические запахи.
Кашель аллергического происхождения может проявиться у малышей в любом возрасте. Чтобы предостеречь ребенка от этого недуга, стоит проводить профилактические мероприятия, а в случае возникновения болезни – обратиться к специалисту, который назначит эффективные противокашлевые средства.

