Операция по эндопротезированию помогает многим вернуться к активной жизни и забыть о болях в колене или тазобедренном суставе. Но после хирургического вмешательства важна правильная реабилитация. Этот период определяет, насколько приживется протез и не будет ли осложнений. Одним из таких осложнений может стать пневмония, если не соблюдать рекомендаций для восстановительного периода.
Когда нужно срочно обращаться к врачу?
Эндопротезирование выполняется разными клиниками, подходы к лечению и реабилитации могут отличаться. Часто предпочтение отдают заграничным клиникам, где артропластика развита больше.
Посмотрите отзывы клиентов клиники Artusmed уже после замены сустава, сравните стоимость в Праге и Москве: http://msk-artusmed.ru/kompania/endoprotezirovanie-tazobedrennogo-sustava-i-tsena-v-moskve-i-prage.
Пациента на каждом этапе сопровождает медицинский сотрудник, а реабилитация проходит быстрее с возвращением двигательной активности уже в первые дни.
Осложнения появляются менее чем в двух процентах случаев. Но их появление отмечается уже на первых этапах, потому что пациент постоянно находится под контролем. Одним из основных симптомов воспаления легких после подобной операции становится повышение температуры.
Причины пневмонии после операции
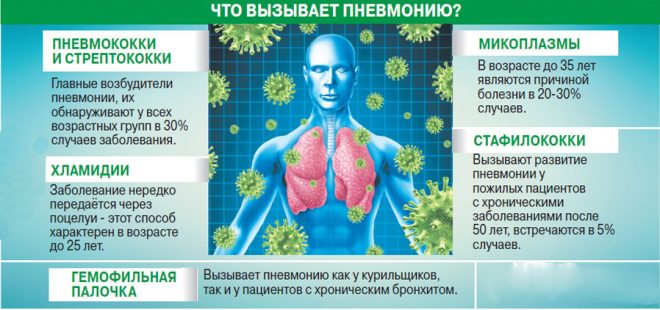
Причиной воспаления легких после хирургического вмешательства являются инфекции, которые проникают в верхние дыхательные пути и спускаются ниже по бронхиальному дереву. Такие инфекции обычно атипичные. Чаще всего пневмонию после операции провоцируют такие возбудители:
- протеи,
- стафилококки,
- эшерихии,
- кандиды,
- клебсиеллы,
- псевдомонады,
- энтеробактерии.
Пневмония, которая развилась под действием инфекции в больнице, поддается лечению тяжело, так как имеет устойчивость к антибиотикам. Спровоцировать воспалительный процесс могут такие факторы:
- застой малого круга кровообращения при длительном нахождении в положении лежа,
- лечебные и диагностические манипуляции на бронхах,
- недостаточная вентиляция легких,
- длительное пребывание на искусственной вентиляции легких.
Благоприятные условия для пневмонии наблюдаются при жесткой фиксации грудной клетки, травмах легкого, микроэмболии.
Причиной могут быть и вирусные агенты – воспаление развивается, как осложнение аденовируса, парагриппа или гриппа. В группу риска входят пациенты, имеющие хронические заболевания легких и бронхов. Они могут обостряться на фоне оперативного вмешательства или ослабления иммунитета.

Объем поражения легких
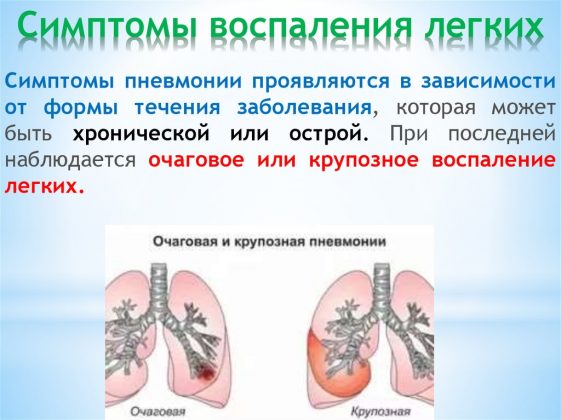
В зависимости от того, насколько распространился воспалительный процесс, различают такие формы заболевания:
- очаговая – воспаление четко локализовано, сопровождается влажным кашлем, болезненностью при откашливании, гнойной мокротой,
- односторонняя – патология только в левом или правом легком, в одном его сегменте или всех долях органа, возможно бессимптомное течение,
- двусторонняя – очаги воспаления и в правом, и в левом легком, вовлечен весь орган, отдельные сегменты или доли,
- крупозная – температура до 40 оС, выраженные боли, мокрота желто-оранжевая, яркая симптоматика,
- долевая – поражение одной или нескольких долей органа.

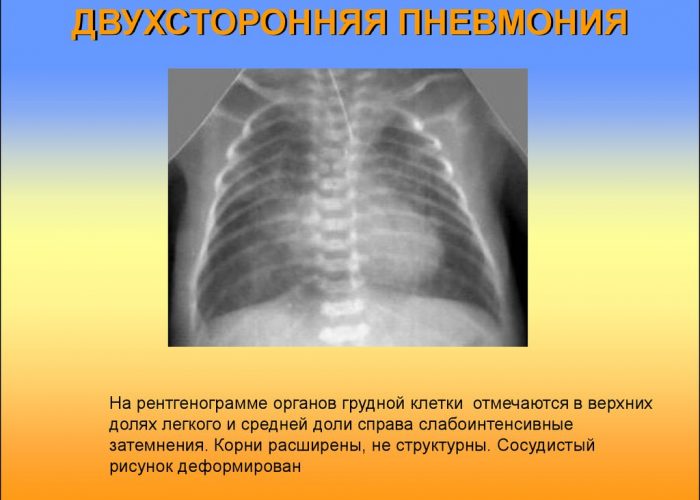
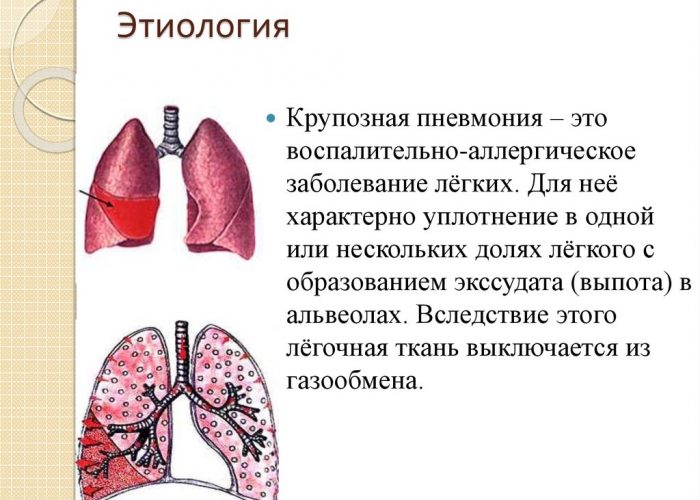
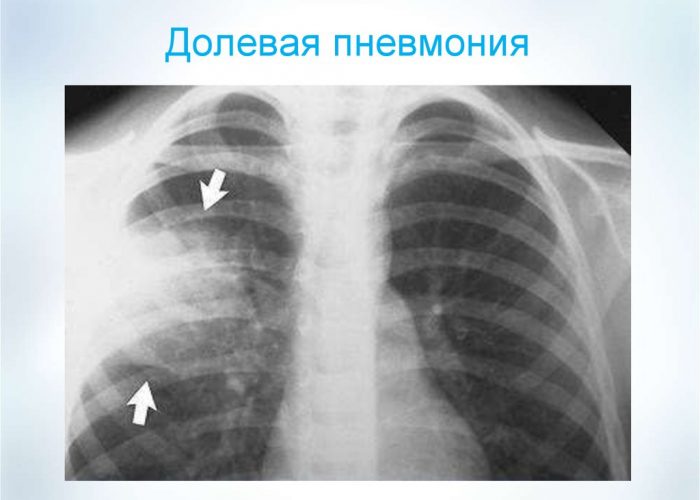
Чем больше тканей вовлечено в воспалительный процесс, тем сильнее проявляется симптоматика. Возможно и бессимптомное течение заболевания, затяжные и скрытые формы. Диагностировать их можно только при помощи снимка и бактериального лабораторного исследования.
Симптомы и диагностика
При обнаружении подозрительных симптомов важно правильно провести дифференциальную диагностику, чтобы точно определить источник признаков. Учитывая симптомы изначальной патологии, состояние пациента после операции, определить причину повышения температуры бывает сложно.
Основные симптомы:
- повышение температуры тела,
- кашель с выделением мокроты зеленоватого или желтого цвета,
- боли в загрудинной области,
- учащение сердечного ритма,
- одышка и поверхностное дыхание,
- слабость, вялость, озноб.




Высокая температура тела бывает связана со многими другими процессами, вплоть до локального заражения раны, свища, нагноения, возможного отторжения протеза.
Если у пациента резко снижается дыхательная функция, появляется одышка, сухой кашель, симптомы больше напоминают воспаление легких. На снимке отмечается усиление легочно-бронхиального рисунка.
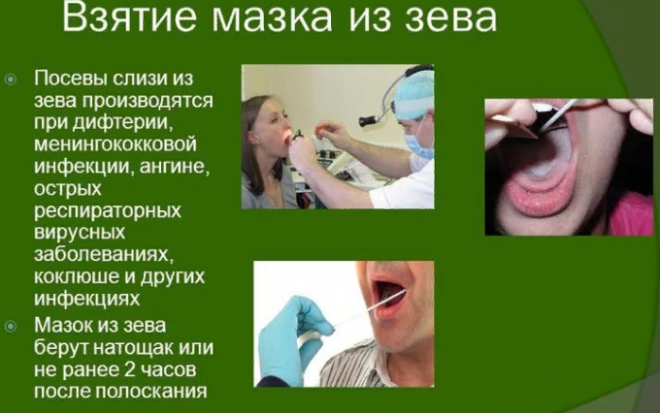
Определить возбудителя помогает анализ выделяемой мокроты, бактериальный посев мазка из зева. Врач может назначить обследование аспирата из бронхов. Во время посева определяется и чувствительность инфекции к разным группам антибиотиков. По результатам врач подберет антибиотик из группы, к которой чувствительна инфекция.
Лечение
Практически после всех хирургических вмешательств пациентам назначаются антибиотики. Их принимают даже без явной инфекционной патологии – препараты предотвращают инфекционное заражение, пока организм восстанавливается и заживляется рана. Если же присоединяется инфекция, устойчивая к антибиотику, ее устранение осложняется. Такую инфекцию называют атипичной.
Если воспаление легких обнаружено в условиях палаты интенсивной терапии, проводятся:
- санации бронхолегочного дерева,
- внутривенное вливание противовоспалительных лекарственных средств,
- инфузии для снижения уровня интоксикации.

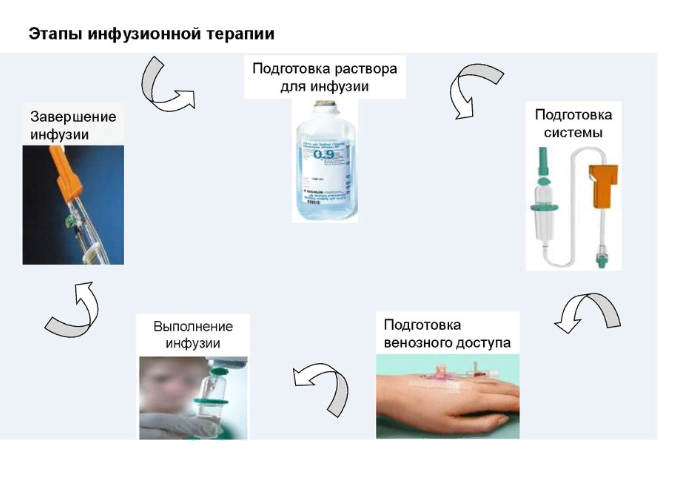
Если образовался плевральный выпот, потребуется дренирование при помощи пункции, чтобы извлечь содержимое выпота и расправить легочную ткань. Процедура проводится только в условиях асептики.
Своевременное обнаружение воспаления помогает быстрее начать лечение и не допустить распространения инфекции на большие участки легочной ткани. В послеоперационный период пациент постоянно находится под контролем врача, потому возможностей для своевременной терапии больше.
Видео по теме: Профилактика застойных явлений в легких